前言|為什麼要談針灸的安全?
在台灣,每年數以千萬計的民眾接受針灸治療。世界衛生組織(WHO)與美國 CDC 均將「70 % 酒精消毒+一次性無菌針具」列為基本感控標準;在具備這些條件的前提下,針灸被視為極低風險的醫療處置。然而網路上仍可見「隔衣施針」等不合規操作,引發患者疑慮。本文整合 一篇大型全國健保研究 與 臨床操作指引,帶您深入了解針灸感染機率、風險因子與自我保護方法。
大型數據告訴我們:感染率僅 0.064 %
- 研究範圍:407 ,802 名病患、6 ,207 ,378 次針灸紀錄(1997–2012)。
- 結果:僅 3996 例蜂窩性組織炎 需要住院治療,換算感染率 64.4/100 000 次治療(0.064 %) 。
- 好發部位:小腿 42.95 %、足部 17.69 %,軀幹與頸部加總不到 10 % 。
重點:在嚴格統計住院案例的標準下,蜂窩性組織炎屬「十萬分之六十四」的罕見併發症。大多數門診級皮膚紅腫,更可能在基層診所即獲控制並未列入住院統計。
風險高低受哪些因素影響?
| 危險因子 | 相對風險 (aOR) | 解讀 |
| 糖尿病 | 1.71 | 高血糖影響免疫力與循環 |
| 慢性腎病 | 1.62 | 免疫抑制、代謝物累積 |
| 肝硬化 | 2.00 | 免疫功能降低、凝血異常 |
| 靜脈曲張 | 2.55 | 下肢循環不良,易遲發現感染 |
| 針灸次數 6–30/>30 次 | 1.79/2.68 | 疑與治療頻繁、慢性病多有關 |
| 年齡 ≥60 歲 | 2.90 | 皮膚屏障與循環退化 |
提醒:即便上述族群「相對風險」升高,換算成「絕對風險」仍處在極低水平;透過完整評估與感控,可再度降低感染機率。
感染從何而來?四大根源
- 跳過消毒:缺乏 70 % 酒精擦拭,病菌可沿針道進入皮下。
- 隔衣施針:衣物棉絮、灰塵與汗漬附著針體,感染率較標準操作高出約十倍(0.01 % → 0.1 %)*。
- 無法視診+觸診:醫師看不見皮膚狀況,也摸不到肌肉張力,難以避開傷口或血管叢,影響準確度與安全。
- 一次性針具未確實執行:重複使用或環境污染皆會顯著拉高細菌量。
*資料來自 Lin et al. 2015 與 Wang et al. 2017 調查。
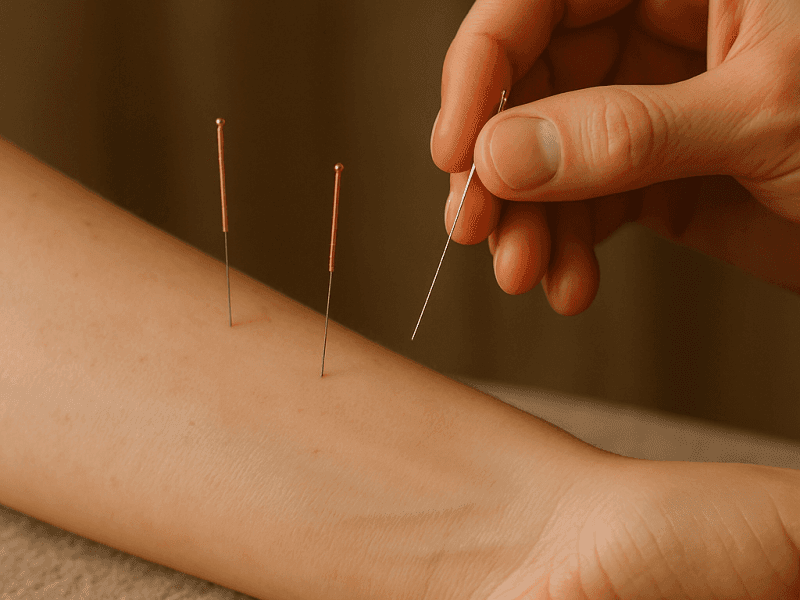
專業醫師的 6 步驟感控流程
- 說明病史:先詢問慢性病、凝血功能與近期感染。
- 暴露施針部位:適度脫下衣物,讓皮膚完整呈現。
- 雙手清潔:醫師以肥皂及流動水洗手,再以速乾酒精擦手。
- 70 % 酒精消毒皮膚:螺旋式來回 30 秒,待完全揮發。
- 一次性無菌針具:開封即用,用畢立即回收針桶。
- 觸診選穴、下針:確認無紅腫傷口、評估肌肉張力與深度方向,再行刺入。
如果醫師想「隔著衣服快速下針」,患者可委婉提醒:「為了我的安全,能否先消毒皮膚再施針呢?」
病患自我檢查與就診小提醒
| 時間點 | 你可以這樣做 | 目的 |
|---|---|---|
| 就診前 | 列出慢性病、藥物(特別是抗凝血、免疫抑制劑) | 協助醫師風險評估 |
| 治療過程 | 注意是否:露出皮膚、醫師用酒精消毒、使用一次性針具 | 確認感控步驟 |
| 治療後 48 小時內 | 觀察紅、腫、熱、痛或發燒;有症狀立即回診 | 早期處置避免惡化 |
常見問答
Q1:接受針灸超過 30 次就一定危險?
研究顯示多次治療「相對」風險提高,但整體感染率仍遠低於 1 %。只要每次都遵守感控流程,即可放心持續療程。
Q2:腿部感染機率最高,是否代表不應該扎腿?
下肢血流較慢、皮膚屏障較易破損,因此統計上較常見;專業醫師會評估並加強下肢消毒與術後衛教。
Q3:糖尿病患者能針灸嗎?
可以,但須在血糖控制穩定、無足部潰瘍前提下進行,並於治療後密切觀察局部變化。
選對醫師、看得見流程,針灸安全又有效
大型健保資料證明:住院級感染機率僅十萬分之六十四;大部分案例集中在高齡與慢性病族群,且可經適當抗生素治療痊癒。真正的關鍵不在於「針灸本身危不危險」,而在於 是否落實國際感控標準與專業評估。
三要訣:
- 選擇持有合法證照、願意說明流程的中醫師
- 過程中親眼看到「消毒 → 一次性針具 → 妥善處置」
- 覺得不放心,就提問、就觀察